病例1
患者女性,52岁,身高165 cm,体重74 kg,体质指数(BMI)27 kg/m2,腰围92 cm
● 患2型糖尿病10年,口服降糖药降糖不佳,2年前改用预混人胰岛素30(早晚餐前32 U、24 U)
● 过去几周,患者一直坚持饮食控制,但经常因饥饿而吃零食,吃零食会产生满足感,夜间会因心悸、出汗、头晕醒来,当时血糖水平为2.5~2.8 mmol/L
● 实验室检查:糖化血红蛋白(HbA1c) 8.8%;空腹血糖(FPG)10 mmol/L;餐后血糖(PPG)为早餐后13.3 mmol/L,午餐后13.9 mmol/L;夜间血糖2.7 mmol/L
问题 1 导致患者血糖控制不佳的原因是什么?
A. 夜间低血糖 B. 使用预混人胰岛素制剂短效部分作用不充分
C. 缺乏餐时胰岛素制剂 D. A和B E. 以上所有
讨论:患者夜间低血糖明显,且应激性血糖升高导致早餐前及餐后血糖控制不佳。利布尔(Liebl)教授指出,预混人胰岛素短效部分作用时间较长,与中效部分作用叠加,可能造成低血糖风险增加。
问题2 您认为应该怎样治疗该患者?
A. 加用二甲双胍并减少胰岛素剂量,重新评价运动和饮食控制情况
B. 加用二甲双胍,监测血糖,换用更大剂量的预混人胰岛素类似物
C. A和B,开始基础-餐时胰岛素类似物治疗 D. 上述3项均可接受
讨论:Liebl教授认为可从A到C逐步进行,即加用二甲双胍、减少胰岛素剂量血糖不达标时,转用预混胰岛素类似物。与预混人胰岛素相比,预混胰岛素类似物的重要优势在于速效部分起效快、作用时间短,有效降糖且不增加低血糖风险。若血糖仍不达标,可考虑胰岛素类似物强化治疗方案。
问题 3 您决定治疗时考虑的要点有哪些?
A. 患者对定期(尤其是夜间2点)测血糖的接受度 B. 患者对每日多次注射方案的接受度
C. 患者生活方式改变、工作情况 D. A和B最重要
讨论:80%的与会者选D。与基础-餐时方案相比,预混胰岛素类似物方案仅用1种胰岛素,减少注射次数,使用更灵活、方便。
病例 2
患者女性,51岁,身高161 cm,体重72 kg,BMI 27.8 kg/m2,腰围92 cm
● 11年前诊断为2型糖尿病,二甲双胍治疗3年后改为二甲双胍+格列齐特缓释片
● 46岁退休,进入绝经期,1年内体重增加8 kg, HbA1c升至 9.5%,停磺脲类,使用二甲双胍+双时相胰岛素治疗3年,血糖控制良好,体重增加4 kg,每日胰岛素剂量增至0.6 U/kg
● 2年前,开始在私立学校工作,有时会延迟胰岛素注射,且不能保证就餐时间, 胰岛素用量高达 0.9 U/kg,HbA1c 达到 8.9%,转为二甲双胍+基础-餐时胰岛素强化治疗:中性鱼精蛋白锌(NPH)胰岛素早 20 U+晚10 U,短效胰岛素10 U+ 8 U+11 U
●实验室检查:HbA1c 8.1%;肌酐70.7 μmol/L;尿微量白蛋白41 mg/gCr
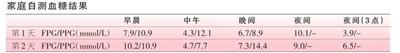
问题 1 您将如何治疗该患者?
A. 停用NPH,每日睡前注射地特胰岛素10 U,餐时继续使用短效人胰岛素,根据血糖调剂量
B. 停用NPH,每日睡前注射地特胰岛素10 U,餐时改用速效胰岛素类似物,根据血糖调剂量
C. A和B均可 D. A更好
讨论:大部分与会者选择C。利格塞尔姆(Ligthelim)教授指出,对此例患者,睡前注射1次地特胰岛素是更好的选择,因为与NPH相比,长效胰岛素类似物①更符合生理降糖特点,可每日使用1次,简单易行;②个体内变异较小,血糖控制更加平稳。
问题 2 除强化治疗外,还可以有哪些选择?
A. 减少早晨NPH剂量,增加餐时胰岛素剂量 B. 停用NPH+餐时方案,开始门冬胰岛素30 bid
C. 停用NPH+餐时方案,开始门冬胰岛素30 tid D. 以上所有
讨论:Ligthelim教授认为,睡前使用NPH胰岛素对夜间血糖控制不佳,且易出现低血糖,将基础+餐时人胰岛素方案换为预混胰岛素类似物方案(无论2次或3次注射),可使空腹、餐后血糖控制更平稳。
问题 3 是否应教育患者如何计算碳水化合物和调整胰岛素剂量?
A. 是 B. 否
讨论:与1型糖尿病患者相似,2型糖尿病患者接受相关教育获益明显。如比较不教育和教育(根据碳水化合物调整胰岛素剂量)时血糖达标情况的研究结果显示,教育组血糖控制更好。
病例 3
患者男性,61岁,主诉尿频、多饮,眼底检查结果正常
● 使用格列美脲2 mg qd加二甲双胍 850 mg bid
● 2~3天后,患者因恶心停用二甲双胍,继续用格列美脲
● 1个月后复诊:FPG 10.8 mmol/L,PPG 14.2 mmol/L,HbA1c 8.9%,肌酐76.9 μmol/L,尿微量白蛋白100 mg/L,体重增加约2.5 kg(BMI为30.3 kg/m2)
问题 1 您将考虑采取何种治疗措施?
A. 停磺脲类,重新开始二甲双胍(更小剂量开始,逐渐加量)
B. 尽管磺脲类致体重增加,仍建议磺脲类+小剂量二甲双胍
C. 磺脲类+噻唑烷二酮类
D. 二甲双胍+ 噻唑烷二酮类
E. 二甲双胍 + 磺脲类 + 噻唑烷二酮类
F. 二甲双胍 + 磺脲类+二肽基肽酶4(DPP-4)抑制剂
G. 重新开始二甲双胍(小剂量),开始胰岛素治疗
讨论:大部分与会者选择G。切列洛(Ceriello)教授建议为①重新小剂量开始二甲双胍治疗很重要,对于所有使用二甲双胍初始治疗者,考虑到胃肠道反应的耐受度,都应从从小剂量开始使用,再逐渐增加剂量;②可指导患者在餐时或餐后服用二甲双胍,以减轻胃肠道反应;③在起始胰岛素治疗时,若使用格列美脲可能导致体重进一步增加,因此加用二甲双胍是更好的选择,而且可以改善胰岛素抵抗;④即使对于有微量白蛋白尿的患者,若为肥胖人群且无急性并发症,二甲双胍也是很好的选择,使用期间要定期检测肾功能。
●使用格列美脲 4 mg + 二甲双胍500 mg bid(耐受性良好)
●6个月后HbA1c 10.2%,FPG 13.9 mmol/L,PPG 15.0 mmol/L,肌酐97.2 μmol/L,体重92 kg(BMI 29.7 kg/m2)
问题2 还可以采取何种治疗措施?
A. 二甲双胍 + 磺脲类+噻唑烷二酮类
B. 二甲双胍 + 磺脲类+基础胰岛素类似物(地特胰岛素)
C. 停磺脲类,二甲双胍+基础胰岛素类似物(地特胰岛素)
D. 基础-餐时胰岛素强化治疗
E. 换为门冬胰岛素30 tid
讨论:患者已经使用了磺脲类+二甲双胍,血糖仍控制不佳。半数以上与会者认为加用基础胰岛素类似物地特胰岛素(每日1次)是很好的选择。此外,也有部分与会者认为可采用基础-餐时胰岛素强化治疗或转为门冬胰岛素30 每日3次方案。Ceriello教授认为,对这例口服药血糖控制不佳的患者应积极采取胰岛素强化治疗,尽快降糖达标(HbA1c<7%,HbA1c<6.5%更好),以预防并发症的发生。在强化治疗方案中,预混胰岛素类似物(如门冬胰岛素30 tid)与基础-餐时强化治疗方案具有相似的疗效和安全性,且使用更加便利、灵活。
小结
卫生部中日友好医院 杨文英 教授:
上述对临床病例的解析明确了尽早使用胰岛素治疗对2型糖尿病患者血糖控制的重要性。而且,亚洲人群具有PPG升高显著的特点,治疗中降低PPG与降低FPG同样重要,因此在胰岛素方案选择中需考虑亚洲人群特点。
Liebl教授:
2型糖尿病在亚洲人群中以早期、进行性β细胞功能障碍为主,尽早使用胰岛素可改善β细胞功能,更好地控制血糖。早期使用预混胰岛素类似物如门冬胰岛素30可更好地控制血糖,不增加低血糖风险,且从起始到强化转换简单、灵活。
打完胰岛素歇会再冲澡 上一篇 |下一篇 三角肌活检:揭示胰岛素抵抗全新机...
- 苦瓜粥2009-11-04
- 糖尿病食谱 冬瓜鲤鱼汤2009-12-23
- 桂黄韭菜粥2009-11-04
- 糖尿病食谱 山竹石斛生鱼汤2009-12-23
- 地骨皮粥2009-11-04
- 周末多补觉可防糖尿病2013-08-02
- 吃完就困,血糖在报警2013-07-02
- 绿豆麦片粥2009-11-04
- 五味巴戟粥2009-11-04
- 糖尿病食谱 鲈鱼汤2009-12-23
-
医生姓名:刘伏友
所在科室:肾内科
工作医院:中南大学湘雅二医院
专业职称:主任医师
擅长疾病: 腹膜透析、各类肾病、慢性肾功能衰竭、尿毒症、血液...













