妊娠期妇女

乙肝抗病毒药物的妊娠分级:
拉米夫定(LAM)、阿德福韦(ADV)、恩替卡韦(ETV):C 级
替比夫定(LdT)、替诺福韦(TgDF):B 级
1.育龄妇女怀孕前有治疗适应症患者
应尽量在孕前应用干扰素( IFN )或核苷类似物 (NAs)治疗,以期在孕前 6 个月完成治疗(慢性乙型肝炎防治指南)。干扰素治疗有固定疗程,可选用 IFN-a,但治疗期间需避孕(2015 版亚太肝病研究学会慢乙肝防治指南 )。
2.妊娠期抗病毒药物选择
对于妊娠期间需进行抗病毒治疗的慢性乙肝(CHB )患者,可以选用 替诺福韦(TDF)或替比夫定( LdT)抗病毒治疗(中国)。TDF 因有更多试验数据而被多个指南列为一线推荐。
3.妊娠期抗病毒治疗减少垂直传播风险
免疫耐受期妊娠患者血清 HBeAg 和 HBV-DNA 高载量是母婴传播的高危因素之一,研究提示抗病毒治疗可显著降低 HBV 母婴传播的发生率。未接受抗病毒治疗的怀孕妇女若 HBV DNA 载量 >2*10^6 IU/ml(慢性乙型肝炎防治指南)、>10^6~10^7 IU/ml (2015 版亚太肝病研究学会慢乙肝防治指南、欧洲肝病研究学会慢乙肝处理临床实践指南)、>2*10^5 IU/ml (2015 年美国肝病研究学会指南:慢性乙型肝炎的治疗),在与患者充分沟通、知情同意的基础上,可于妊娠第 24~28 周(慢性乙型肝炎防治指南)或 28~32 周(2015 版亚太肝病研究学会慢乙肝防治指南, 2015 年美国肝病研究学会指南:慢性乙型肝炎的治疗 ) 或最后三个月(欧洲肝病研究学会慢乙肝处理临床实践指南 ) 开始给予抗病毒治疗。可选用 LdT,TDF, 或 LAM。可于产后~3 个月停药,并加强随访和监测。WHO 指南则因目前积累证据不足,不建议为预防母婴传播而进行常规抗病毒治疗。
4.抗病毒治疗中意外妊娠
中国指南对于应用 IFN-α抗病毒治疗期间意外妊娠的患者,建议终止妊娠 。其他指南仅提示将 IFN 和 NAs 妊娠 C 级药物改为 NAs 妊娠 B 级药物,未提终止妊娠。但因 IFN 有抑制增殖作用,因此在 IFN 治疗期间应采取避孕措施(2015 版亚太肝病研究学会慢乙肝防治指南 )。
5.男性患者抗病毒药物的生殖毒性
应用 IFN-α治疗的男性患者,应在停药后 6 个月方可考虑生育。应用 NAs 抗病毒治疗的男性患者,目前尚无证据表明 NAs 治疗对精子的不良影响,患者经充分沟通的情况后可考虑生育(慢性乙型肝炎防治指南)。
哺乳期妇女

1.未抗病毒治疗的哺乳期妇女
虽然可在母乳中检测到 HBsAg,但只要新生儿接受了正规的免疫预防,无哺乳禁忌症。
2.采用 NAs 抗病毒治疗的哺乳期妇女
NAs 的哺乳级别尚未确定,对新生儿影响不详,多个指南意见尚未统一。APASL 不建议服用药物期间哺乳。WHO 则无明文禁止。
儿童患者(<18 岁)
儿童 HBV 感染者常处于免疫耐受期,通常不考虑抗病毒治疗。对于肝功能异常者,需长时间谨慎观察以判断有无自发血清学转换。对于进展期肝病或肝硬化患儿,应及时抗病毒治疗,但需考虑长期治疗的安全性和耐药问题。(慢性乙型肝炎防治指南)

1.药物选择
各个指南药物适应人群略有不同
慢性乙型肝炎防治指南:普通 IFN-α(2~17 岁)、LAM(2~17 岁)、ETV(2~17 岁),ADV(12~17 岁)和 TDF(12~17 岁)。2~11 岁可选用 IFN-α或 ETV 治疗,12~17 岁可选用 IFN-α、ETV 或 TDF 治疗。
APASL: 普通 IFN-α >12 个月、 LAM>3 岁, ADV 或 TDF >12 岁,ETV>16 岁。因有确切疗程,首先推荐 IFN-α应用于 HBeAg(+) 患儿。
AASLD: IFN-α-2b >1 岁、LAM >2 岁、 ETV >2 岁、ADV>12 岁、TDF>12 岁。
WHO: 对于有抗病毒指征的 >12 岁的儿童慢性乙肝患者,推荐 TDF 或 ETV,2~11 岁推荐 ETV。
2.推荐剂量
IFN-α儿童患者的推荐剂量为每周 3 次,每次 3~6MU/m2。
NAs 药物
LAM: 3 mg/kg qd 最高剂量:100 mg qd
其他:
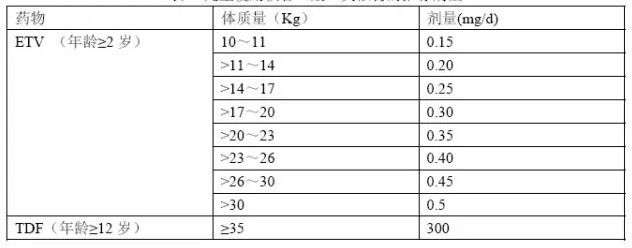
肾功能不全患者
1.药物选择
对于已经存在肾脏疾患及高危风险的 CHB 患者,应尽可能避免应用 ADV 或 TDF。有研究提示,LdT 可能具有改善 GFR 的作用对于存在肾损害风险的 CHB 患者,推荐使用 LdT 或 ETV 治疗。IFN-α可用于肾功能不全者(WHO),但不能用于移植患者(APASL)。TDF 未推荐于 Ccr<10 ml/min 未透析患者 (WHO)。
部分药物根据肾功能调整推荐剂量
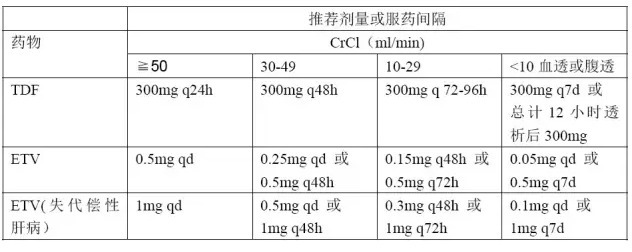 应用化疗和免疫抑制剂人群
应用化疗和免疫抑制剂人群

所有因其他疾病而接受化疗、免疫抑制剂治疗的患者,在起始治疗前都应常规筛查 HBsAg、抗 -HBc 和 HBV DNA,并评估接受免疫抑制剂的风险程度。
免疫抑制药物引起 HBV 再激活的风险分级: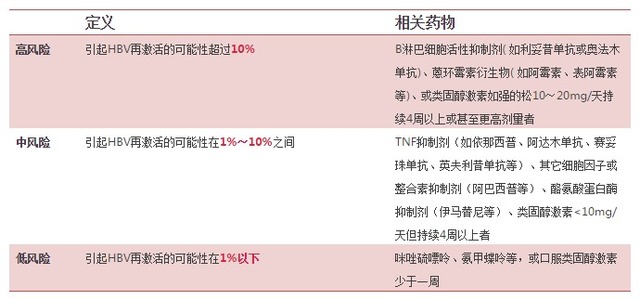
推荐
慢性乙型肝炎防治指南:
HBsAg(+) 或 HBsAg(-)/ 抗 HBc(+)
— 高 / 中风险免疫抑制剂:预防性抗病毒,至少维持至结束免疫抑制剂治疗后 6 个月 (对使用 B 淋巴细胞活性抑制剂患者至少为 12 个月)
— 低风险免疫抑制剂:不建议常规使用预防性抗病毒治疗。
抗 Hbs(+)/ 抗 HBc(+)
高、中危类免疫抑制剂:密切监测 HBV 血清学标志物和 HBV DNA
APASL:
HBsAg(+)
接受抗病毒治疗,疗程持续至结束化疗或免疫抑制剂治疗后 12 月。
HBsAg(-)/ 抗 HBc(+)
密切检测 HBV DNA 水平。
EASL:HBVDNA 水平较高的患者或者需长期反复接受免疫抑制剂治疗的患者,建议使用强效低耐的核苷类似物治疗。
对于使用利妥昔单抗治疗血液系统恶性肿瘤的患者,若 HBsAg(-)/ 抗 HBc(+),且抗 HBs(-),无法定期监测 HBV DNA 水平,建议使用拉米夫定预防性抗病毒治疗。
对于骨髓移植或干细胞移植的患者,只要抗 HBc(+),供者的肝脏移植后,建议终生预防性抗病毒治疗。
肝移植人群
1.NAs
尽早使用抑制 HBV 作用强且耐药发生率低的核苷(酸) 类似物治疗,以获得尽可能低的病毒载量,防止移植肝再感染;
需要终身应用抗病毒药物。
APASL:移植前使用 ETV 或 TDF 降低 HBV DNA 水平至不可测
2.HBIG
慢性乙型肝炎防治指南:
—移植肝 HBV 再感染低风险患者 (移植前 HBVDNA 不可测):
无需使用 HBIG。
— 移植肝 HBV 再感染高风险患者 (移植前 HBVDNA 可测,HBV 耐药患者,合并感染 HIV、HDV,移植前肝癌患者,依从性差的患者):
术中无肝期给予 HBIG,移植后主要抗病毒方案为 NAs 联合低剂量 HBIG
APASL:高风险患者无肝期 10000IU IV;然后 600-1000IU IM/IV qd*7 days; 接着 600-1000IU IV/IM qw*3 weeks; 随后每月使用,疗程为 1 年,定期检测 HBsAb 水平,保持 1 年内 HbsAb>100mIU/ml,1 年后可停止使用。
丙肝疫苗研发的机遇与挑战 上一篇 |下一篇 乙肝大三阳科学保健可长命百岁
- 我国仍有七成乙肝患者使用高耐药药物2015-11-23
- 自身免疫性肝炎需接受糖皮质激素治疗2017-09-13
- 我的孩子是怎样感染的乙肝病毒?2016-07-11
- 如何看肝脏病理检查报告2009-08-26
- 乙肝“大三阳”发现肝功能异常应立即治疗吗?2016-07-11
- 肝活检2009-08-26
- 药物性肝炎2009-08-26
- 丙肝妈妈必知的五大问题2016-01-07
- 乙肝抗原抗体定量检查2009-08-20
- 轻度转氨酶增高的诊断2009-08-26
-
医生姓名:刘伏友
所在科室:肾内科
工作医院:中南大学湘雅二医院
专业职称:主任医师
擅长疾病: 腹膜透析、各类肾病、慢性肾功能衰竭、尿毒症、血液...













 湘公网安备 43010502000198号
湘公网安备 43010502000198号