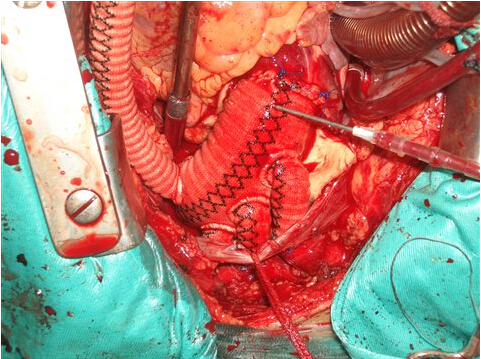
DORV ncVSD心内管道技术的双心室治疗
吴忠仕 胡建国 杨一峰 周新民 熊练 唐浩 杨进福 赵天力
中南大学湘雅二医院心胸外科(410011)
【摘要】目的 合并无关型室间隔缺损的右心室双出口(DORV ncVSD)的双心室修复是DORV中外科治疗比较困难的一种类型,回顾性总结DORV ncVSD的病理解剖特点及我科采用心内管道技术外科治疗DORV ncVSD的治疗效果和经验。 方法 自2004年5月至2009年2月,19例DORV ncVSD患者在我科采用心内管道技术进行了双心室修复,其中男性7例,女性10例。年龄2岁~23岁,平均6.5岁,体重11kg~52kg, 平均18kg。心房正位18例,镜面右位心1例,两大动脉并列10例,右侧大动脉异位5例,左侧大动脉异位4例。VSD为房室间隔型17例,流入道肌部VSD(向小梁部延伸)2例,其中11例为限制性VSD。合并其他心脏畸形15例,其中14例合并右心室流出道或肺动脉狭窄,2例合并完全型房室间隔缺损(cAVSD),4例合并继发孔型房间隔缺损(ASD),1例合并原发孔型ASD, 3例合并动脉导管未闭(PDA),1例合并左侧心耳并列,3例永存左上腔静脉,1例降支起源于右冠状动脉,横跨右心室流出道。1例三尖瓣隔瓣腱索连于室间隔左心室侧,骑跨在VSD中。5例无肺动脉狭窄病例均合并有不同程度肺动脉高压。患者均有活动后心悸、气促。血氧饱和度60%~95%,平均为86%。所有患者均无姑息手术史。全组病例均通过多普勒超声心动图检查诊断。全组患者均在中度低温体外循环下手术治疗,采用经主动脉根部冷晶体心脏停搏液顺行灌注,心包内敷冰泥的心肌保护方法。其中,右心房切口,同时作主动脉下方右心室斜切口9例,朝肺动脉纵行切口10例。详细探查心内结构,包括主动脉和肺动脉的开口位置,VSD位置及大小,测量VSD与主动脉口的最短及最长距离。充分切除圆锥隔肥大的肌性组织,限制型VSD予以充分扩大。5岁内患者采用16mm Gore-Tex人工血管,5岁以上患者采用19mm Gore-Tex人工血管。两端修剪成适当斜面,缺损端采用间断缝合,主动脉端采用连续缝合。合并肺动脉狭窄采用自体心包加宽或应用牛颈静脉带瓣管道重建肺动脉。前降支起源于右冠状动脉,横跨右心室流出道病例,充分游离该冠状动脉,在冠状动脉下方自体心包片加宽。其他合并畸形如cAVSD、ASD、PDA等同期行相应处理。结果 19例患者中,早期死亡1例(5.2%),系合并严重肺动脉狭窄,采用心外带瓣管道重建肺动脉与右心室连接,术中发生III度房室传导阻滞,死于低心排血综合征。其余18例均痊愈出院,无室间隔缺损残余漏及房室传导阻滞。随访6月~5年, 平均随访时间为31.2±24.6月。1例术后8月因感染性心内膜炎,管道右心室面大量赘生物梗阻死亡。 16例心功能恢复至I级,1例合并CAVSD患儿,术中同时行房室瓣成形,术后二尖瓣及三尖瓣仍轻中度反流,术后5年心功能II级,以药物治疗维持。彩色超声检测显示左心室流出道均通畅,压差小于30mmHg。
结论 DORV ncVSD尽量推迟手术时间至2岁以后进行双心室修复。采用心室内管道技术手术治疗,显著提高了手术成功率,近中期效果良好,但长期效果仍有待进一步随访观察。
【关键词】 右心室双出口 室间隔缺损 管道 外科治疗
Intraventricular conduit repair of double outlet of right ventricle with non-committed ventricular septal defect Wu Zhongshi, Hu Jianguo, Yang Yifeng, Zhou Xinmin, Xiong Lian, Tang Hao, Yang Jinfu, Zhao Tianli Department of Cardiothoracic Surgery , Second Xiangya Hospital , Central South University , Changsha 410011 , China
Abstract Objective Biventricular repair of double outlet of right ventricle with non-committed ventricular septal defect(DORV ncVSD) is still challenging for surgeon, is usually achieved by intraventricular tunnel establishment. Presented here is another technique; by intraventricular conduit establishment. Methods Between May 2004 and February 2009, Nineteen patients, with DORVncVSD, underwent a VSD rerouting to the aorta by intraventricular conduit . The median age at surgery was 6.5 years (range from 2 years to 23 years).The median weight at surgery was 18 kilogram (range from 11 kilogram to 52 kilogram). All patients had a bilateral infundibulum, with a large persistent subaortic conus, Five of 19 were D malposition of the aorta, ten of whom were side-by-side vessels and 4 were L malposition of the aorta. Eighteen of 19 were situs solitus, and one patient was mirror image dextrocardia. The VSD was perimembranous with inlet or trabecular extension. Subaortic obstruction was constant. The VSD was severely distant from both the aortic and the pulmonary annulus. The operation was conducted through a combined approach. The VSD was constantly enlarged superiorly. The almost permanent subaortic obstruction was released. The patients under 5-year-old adopted 16mm Gore-Tex vascular prosthesis and the patients over 5-year-old adopted 19mm ones with the two ends trimmed into appropriate inclines, the defected end adopted interrupted suture, and the aortic end adopted contimuous suture. The Pulmonary stenosis was treated by an auto-pericardium patch or bovine jugular vein valved conduit for pulmonary artery reconstruction. The case of the anterior descending branch originated from right coronary artery,crossing the outflow tract of right ventricle, we dissociated the coronary artery thoroughly, and use the auto-pericardium under it. Other malformations such as cAVSD, ASD, and PDA were treated accordingly.
Results there was one hospital death(5.2%) due to low cardiac output syndrome two days after operation. At a mean follow-up of 31.2 ± 24.6 months(range from 6 months to 5 years).There was one late death. The patient died from infective endocarditis 8 months after the operation. Currently 16 of the survivors are in New York Heart Association functional class I, and only one are in class II, who had had moderate to severe AV valve incompetence preoperatively, underwent valvuloplasty at the same time , there is still mild to moderate mitral and tricuspid valve regurgitation postoperative, who need cardiac medication. All survivors are in sinus rhythm, and have no subaortic gradient greater than 30mmHg.
Conclusions Intraventricular conduit repair of DORV ncVSD significantly improves the surgical success rate for the patients over 2- year-old, and the early and middle term results are excellent, but long-term results still needed further observation.
[key words] double outlet of right ventricle, ventricular septal defect, conduit, surgery
合并无关型室间隔缺损的右心室双出口(DORV ncVSD)的治疗目前仍对心脏外科医生具有挑战性,治疗方案及治疗效果不一。手术死亡率高达10~50%(1.4)。自2004年5月作者采用心内管道技术治疗并取得了良好效果,现报告如下。
一 病人资料和方法
自2004年5月至2009年2月,19例DORV ncVSD患者在我科采用心内管道技术进行了双心室修复。其中男性7例,女性10例。年龄2岁~23岁,平均6.5岁。体重11kg~52kg, 平均18kg。心房正位18例,镜面右位心1例,两大动脉并列10例,右侧大动脉异位5例,左侧大动脉异位4例。VSD为房室间隔型17例,流入道肌部VSD(向小梁部延伸)2例,其中11例为限制性VSD。合并其他心脏畸形15例,其中14例合并右心室流出道或肺动脉狭窄,2例合并完全型房室间隔缺损(cAVSD),4例合并继发孔型房间隔缺损(ASD),1例合并原发孔型ASD, 3例合并动脉导管未闭(PDA),1例合并左侧心耳并列,3例永存左上腔静脉,1例降支起源于右冠状动脉,横跨右心室流出道。1例三尖瓣隔瓣腱索连于室间隔左心室侧,骑跨在VSD中。5例无肺动脉狭窄病例均合并有不同程度肺动脉高压(表1)。患者均有活动后心悸、气促,16例有明显发绀,3例轻度发绀。血氧饱和度60%~95%,平均为86%。全组病例均通过多普勒超声心动图检查诊断,3例误诊为主动脉瓣下型VSD。所有患者均无姑息手术史。
全组患者均在中度低温体外循环下手术治疗,采用经主动脉根部冷晶体心脏停搏液顺行灌注,心包内敷冰泥的心肌保护方法。右心房切口,同时作主动脉下方右心室斜切口9例,朝肺动脉纵行切口10例。详细探查心内结构,包括主动脉和肺动脉的开口位置,VSD位置及大小,测量VSD与主动脉口的最短及最长距离。充分切除圆锥隔肥大的肌性组织。限制型VSD予以充分扩大,应超过主动脉开口至少3mm,均在圆锥乳头肌的右前方,呈楔形切除间隔组织,共11例(图1)。5Y内患者采用16mm Gore-Tex人工血管,共9例,5Y以上者采用19mm Gore-Tex人工血管,共10例。两端修剪成适当斜面,缺损端采用间断缝合(图2),管道缝合打结后,将管道另一端自右心室切口引出,注意检查三尖瓣叶功能(图3),主动脉端采用连续缝合(图4)。合并肺动脉狭窄采用自体心包加宽10例,应用牛颈静脉管道重建肺动脉3例。前降支起源于右冠状动脉,横跨右心室流出道病例,充分游离冠状动脉,在冠状动脉下方自体心包片加宽1例。6例右心室切口直接缝合。2例合并cAVSD者,同期行房室瓣成形及原发孔修补。1例三尖瓣隔瓣腱索跨越者,先将腱索于乳头肌根部离断,管道建立后再移植到相应部位。其他合并畸形同期做相应处理。
表1,合并肺动脉高压病人资料
序号 年龄 合并畸形 m PAP (mmHg) (超声测定)
(岁) 术前 术后随访
1 9 52 21(术后2年)
2 2 PDA 56 27(术后3年)
3 2 32 21(术后3月)
4 4 原发孔ASD,左上腔 31 24(术后1年)
5 7 c AVSD 55 42(术后3年)
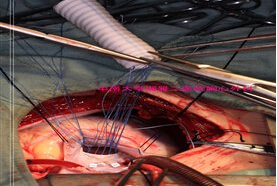
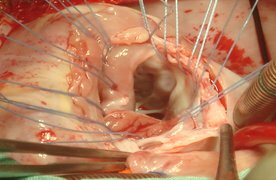
图1, 扩大室间隔缺损, 图2,人工血管与VSD缝合式缝合,
全周间断带垫缛。 箭头所示为扩大部位。
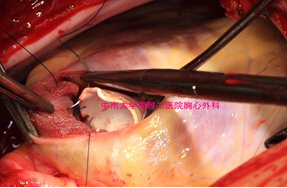
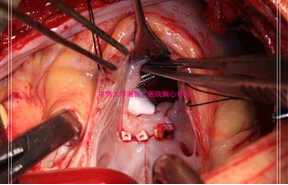
图3,管道缝合打结后检查三尖瓣形态。 图4,人工血管与主动脉端连续缝合
结果
19例中,早期死亡1例(5.2%),系合并严重肺动脉狭窄,采用心外带瓣管道重建肺动脉与右心室连接,术中发生III度房室传导阻滞,死于低心排血综合征。其余均痊愈出院,无室间隔缺损残余漏及房室传导阻滞。18例随访6月~5年, 平均随访时间为31.2±24.6月。1例术后8月因感染性心内膜炎,管道右心室面大量赘生物梗阻死亡。 16例心功能恢复至I级,1例合并CAVSD患儿,术中同时行房室瓣成形,术后二尖瓣及三尖瓣仍轻中度反流,术后5年心功能II级,以药物治疗维持。彩色超声检测显示左心室流出道均通畅,压差小于30mmHg(表2)。
表2,术后早期及随访期间左心室流出道压差(PGLVOT)变化(mmHg)
PGLVOT 病例数 数值范围 均值 ±标准差
术后早期 18 6~28 14.5±7.5
随访时 18 6~26 15± 7.5
随访间期为31.2±24.6月。
讨 论
右心室双出口根据合并的室间隔缺损与半月瓣的相互关系分为四型,即主动脉瓣下型、肺动脉瓣下型、双关型及无关型。主动脉瓣下型及双关型通常采用心内隧道进行双室修复,肺动脉瓣下型双出口则采用动脉调转术修复。DORV ncVSD是DORV中外科治疗比较困难的一种类型,其解剖特征包括主动脉及肺动脉均完全起自右心室,通常有双动脉下圆锥肌存在;VSD远离主动脉及肺动脉开口,其距离大于主动脉瓣环直径,多为房室间隔型,或膜周缺损合并有较长的主动脉瓣下圆锥组织;两大动脉开口与VSD之间有多个三尖瓣乳头肌及其腱索;两大动脉多呈并列关系,主动脉靠后,少部分主动脉异位,处于右心室高位,突出于心肌,主动脉窦清晰可见;合并畸形包括肺动脉狭窄或闭锁,完全型房室间隔缺损及冠状动脉畸形等[1]。本组病例中房室间隔型缺损17例,占89%,另2例为流入部肌性VSD,向小梁部延伸。需要扩大的限制性VSD占57%。 4例主动脉异位,位于右心室高位,占21%。合并畸形占79%(15例),最为多见的是肺动脉狭窄。
板障补片建立左心室与主动脉间的心内隧道是DORV ncVSD外科修复以往最常用的方法。由于左心室的唯一出口VSD与主动脉开口间存在较长距离,其间有腱索及乳头肌,其心内隧道构建比合并主动脉瓣下VSD的患者困难得多。需要建立长距离的心室内隧道,形成明显的室间隔运动受限区域,可能影响左室功能。需要避开腱索及乳头肌,其操作繁琐。另外,长的补片易在VSD端产生皱折,导致左心室流出道梗阻。Belli等报道采用心室内隧道修复21例DORV ncVSD患儿,早期死亡率为10%, 30%患儿因主动脉瓣下梗阻后期再次手术[2]。Barero- Marcial等报道采用分段补片建立心内隧道治疗18例DORV ncVSD患儿,早期手术死亡率为11%,3例后期死亡,其中2例猝死[3]。上海儿童医学中心2005年报告15例DORV ncVSD病例行心内隧道修复手术,死亡率46.7%[4]。我科采用心内隧道修复DORV ncVSD死亡率高达60%以上。Lacour-Gayet等认为建立VSD与肺动脉心内隧道,再行动脉调转术,可缩短心内隧道的长度,且有利于避开腱索及乳头肌,有望克服左心室流出道梗阻的问题。其报道手术治疗10例,无手术死亡,且无明显主动脉下梗阻[5]。然而,该技术并不适应合并肺动脉狭窄病例,且手术复杂。本组病例有近一半合并肺动脉瓣狭窄,不适合动脉调转术。
早年国内汪曾炜教授提出对于大龄儿童或成年病例可采用心内管道技术修复DORV ncVSD,但目前尚未见系统文献报道。采用管道技术修复有以下几个优点:避免在腱索,乳头肌之间的繁琐操作,有利于三尖瓣结构及功能的保护;心内隧道技术建立长距离的心室内隧道必然形成明显的室间隔运动受限区域,影响左室功能,而心内管道技术可有效避免这种情况发生;有利于防止主动脉瓣下梗阻;适应证广,不受三尖瓣与肺动脉瓣间距离影响,对合并完全性房室间隔缺损病例也能较好处理。
心内管道技术存在的问题是管道的不可生长性与个体生长的不匹配。目前我们解决这个问题的方案是尽可能让患儿大些接受手术。对于不合并肺动脉狭窄早期可能产生肺动脉高压婴幼儿,可以先行肺动脉捆扎术,而对于严重肺动脉发育不良,紫绀严重者可先行B-T分流术。本组最小年龄为2岁,平均年龄为6.5岁。我们认为可接受的最小管道直径为16mm。本组中2例体重超过50kg成人接受19mm管道,术后2年左心室流出道压差分别9mmHg和11mmHg。心功能均为I级。表明19mm管道对于成人是可以接受的。
构建心内管道技术要注意以下几点:1、限制型VSD应充分扩大,应超过主动脉开口3mm以上,通常在圆锥乳头肌的左前方作楔形切除,保证左室出口够大。本组病例超过一半作VSD扩大,保证左心室出口的通畅。2、术中应准确测量主动脉前缘与缺损的下缘及主动脉后缘与缺损的上缘的距离,以确定管道的外弧与内弧的长度,管道不宜过长,尤其内弧。过长会导致向内形成皱褶,引起梗阻。3、管道两端适度斜面,有利扩大吻合口面积。管道与VSD 吻合采用间断缝合为佳,避免腱索,乳头肌受损,有利于管道的心内摆布,主动脉端可以连续缝合。4、管道摆放位置根据主动脉开口部位有所不同。主动脉位于右前者,管道自圆锥乳头肌右前侧顺室上嵴走行至主动脉下;主动脉位于左前方,管道自圆锥乳头肌左侧顺右室流出道走行至主动脉下。这样不致右心室至肺动脉血流。5、合并畸形应作相应处理。DORV ncVSD往往存在合并畸形,最常见为肺动脉狭窄。本组80%存在合并畸形,除肺动脉狭窄外,有房室间隔缺损、冠状动脉畸形及三尖瓣腱索跨越等均作相应处理。
本术式的长期效果值得关注,尤其应用16mm管道的患儿,后期是否产生左心室流出道梗阻是关注的重点,本组9例5岁以内患儿应用16mm管道,最长随访时间为78月,左心室流出道压差均小于30mmHg,结果满意,与术后早期结果比较无明显加大。但长期结果需要进一步随访。
总之,应用心内管道技术修复DORV ncVSD,显著提高了手术成功率,近中期结果良好。但长期效果仍有待进一步随访观察。
参考文献
[1] Rudolf P,Beekman,Margot M,Bartelings,Mark G Hazekamp, Adriana C,Gittenberger-de Groot,Jaap Ottenkamp. The morphologic nature of noncommitted ventricular septal defects in specimens with double-outlet right ventricle. J Thorac Cardiovasc Surg.2002;124(5):984-990.
[2] Belli E,Serraf A,Lacour-Gayet F,Hubler M,Zoghby J,Houyel L,Planche C.
Double-outlet right ventricle with non-committed ventricular septal defect.European Journal of Cardio-thoracic Surgery.1999;15 (6):747-752.
[3] Miguel Barbero-Marcial,Carla Tanamati,Edmar Atik,Munir Ebaid. Intraventricular repair of double-outlet right ventricle with noncommitted ventricular septal defect: Advantages of multiple patches.J Thorac Cardiovasc Surg.1999;118(6):1056-1067.
[4] 王顺民,徐志伟,刘锦纷,等.室间隔缺损远离大动脉开口的右室双出口外科治疗与适应证选择.临床儿科杂志,2005,23(12):841-844.
[5] F. Lacour-Gayet, C. Haun, K. Ntalakoura, E. Belli, L. Houyel, P. Marcsek, F. Wagner, J. Weil .Biventricular repair of double outlet right ventricle with non-committed ventricular septal defect (VSD) by VSD rerouting to the pulmonary artery and arterial switch.European Journal of Cardio-Thoracic Surgery.2002;21( 6):1042-1048.
君健网www.junjian99.com独家刊登,如需转载请注明出处并保留完整信息。
复杂型动脉导管未闭的外科治疗 上一篇 | 下一篇 矫正性大动脉转位合并感染性心内膜...
- 经胸右室穿刺封堵婴儿室间隔缺损25例报告2014-12-15
- 风湿性心脏病瓣膜置换术后焦虑与抑郁状况分析2014-12-10
- 高海拔地区59例双瓣膜置换术的临床分析2014-12-10
- 肺动脉夹层动脉瘤综述2014-12-15
- 马凡综合征主动脉根部瘤的改良Bentall术治疗2014-12-15
- 深低温停循环后梯度灌注复温脑保护的实验研究2014-12-15
- 组织工程血管基质的制备及保存2014-12-15
- 胸腔镜下体外循环心脏手术10例报道2014-12-15
- 原位心脏移植患者术后远期随访与分析2014-12-15
- 全球首个在“移植子宫”内孕育的婴儿降生2014-12-10
-
医生姓名:刘伏友
所在科室:肾内科
工作医院:中南大学湘雅二医院
专业职称:主任医师
擅长疾病: 腹膜透析、各类肾病、慢性肾功能衰竭、尿毒症、血液...