患者女,15 岁,学生。因“间断发热 6 个月余,双侧季肋区疼痛 20 d”于 2012 年 10 月 24 日入院。患者 6 个月前受凉后出现间断发热,体温最高达到 38℃,不伴畏寒、寒颤,后面颊部出现淡红色皮疹,无关节痛,未予重视。后无诱因下出现腹痛、呕吐,呕吐物为胃内容物,就诊我科查抗核抗体高滴度阳性 (1:32 000),抗核小体抗体、抗 C1q 抗体阳性,补体减低[C3 0.44g/L(参考值 0.85~1.93 g/L)、C4 0.07 g,L(参考值 0.12-0.36 g/L)],血三系减少,抗心磷脂抗体(ACL) 阳性,诊系统性红斑狼疮(systemic lupus erythematosUS,SLE),予硫唑嘌呤 50 mg/d、羟氯喹治疗好转后出院。
院外口服泼尼松 60mg/d、羟氯喹 0.4 g/d、硫唑嘌呤 50 mg/d,门诊定期随访,激素正规减量至 27.5 mg/d。20 d 前患者双侧季肋部疼痛明显,伴有发热、咳嗽,无咳痰,最高体温 37.5℃,自服退热药后体温可降至正常,咳嗽时季肋区疼痛加重,就诊我科查肺高分辨率 CT(HRCT)提示双肺多发性结节,(1,3)-β-D- 葡聚糖试验阴性 (<10.0 pg/ml),结核菌素纯蛋白衍生物(PPD) 试验阴性(拟行胸腔穿刺检查,患者家属拒绝)。
呼吸科、感染科、放射科会诊,考虑患者长期服用激素和免疫制剂,本次使用多种广谱抗生素,肺部病灶近胸膜下,肺部真菌感染不能排除,建议经验性抗真菌治疗,我科诊断“SLE、肺部感染 (真菌感染可能)”,予激素控制狼疮病情,阿奇霉素、阿莫西林、伏立康唑抗感染治疗,患者体温降至正常,季肋区疼痛消失、咳嗽好转出院。院外服用泼尼松 20 mg/d、羟氯喹 0.4 g/d、硫唑嘌呤 50mg/d、伏立康唑 200 mg/d。1 d 前患者再次出现发热,最高体温 37.5℃,伴左侧季肋区疼痛,发热时无畏寒、寒颤,呼吸时左侧季肋区疼痛加重,为求治疗再次入住我科。
入科时查体:神清,精神可,面部暗红色皮疹,口腔黏膜无溃疡,浅表淋巴结未及肿大,双肺呼吸音粗,未闻及明显干湿性哕音,胸廓无畸形,心率 104 次/min,律齐,未闻及病理性杂音,腹软,肝脾肋下未触及,全腹无压痛及反跳痛;双下肢不肿,神经系统检查阴性。
实验室检查:血常规:红细胞 3.67x1012/L [参考值 (3.68-5.13)x1012/L],血红蛋白 99 g/L (参考值 113-151 g/L),血小板 60x109/L [参考值 (100-300)x109/L];C 反应蛋白 (CRP)9.36mg/L(参考值 0-8 mg/L);补体:C3 0.79g/L;生化检查、红细胞沉降率(ESR)、抗核小体抗体、抗 C1q 抗体、结核感染 T 细胞斑点试验(T-spot) 检查、PPD 试验、抗β2 糖蛋白Ⅰ抗体、二便常规均阴性;血培养 + 药敏试验阴性。2012 年 10 月 10 日行肺 HRCT 提示:双肺散在病灶,考虑炎症病变。
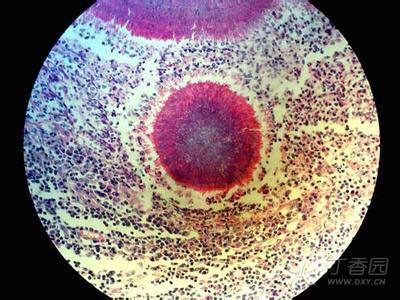
2012 年 10 月 17 日肺部结节活检病理:肺黏膜内少量淋巴细胞散在浸润,伴小灶状凝固性坏死,未见肉芽肿。2012 年 10 月 25 日行肺部结节涂片找抗酸杆菌阴性;革兰染色找细菌提示:检出放线菌 (actinomycetes)。结合患者病程中皮疹、抗核抗体高滴度阳性、抗核小体抗体阳性、抗 Clq 抗体阳性、补体减低(C3、C4)、ACL 阳性、血三系减少,肺 CT 引导下穿刺物革兰染色检查提示放线菌感染,诊断“SLE、肺放线菌感染”,予以泼尼松 20 mg/d(后根据病情减量至 10 mg/d)、羟氯喹控制 SLE 病情;同时予青霉素 1280 万 U/d(2012 年 10 月 2613) 抗放线菌治疗,患者体温逐渐降至正常,咳嗽、胸痛减轻,抗感染治疗 2 周后复查肺部 CT 提示双肺结节阴影较前明显缩小。
讨论 SLE 是一种常见的自身免疫病,可累及全身多个器官,由于其体内存在多种免疫异常及治疗过程中长期使用糖皮质激素和免疫抑制剂,使 SLE 患者极易合并感染,多数学者认为感染是影响 SLE 预后的重要因素,研究也发现 SLE 患者并发感染及其引起的严重并发症是 SLE 死亡的重要原因。
国内研究发现肺部感染最多见,其次是泌尿系感染、皮肤软组织感染、中枢神经系统感染、消化系统感染;对 76 例次感染分析发现,细菌感染 55 例 (72.37%)、真菌感染 9 例 (11.84%)、病毒感染 8 例 (10.53%)、非典型病原体感染 4 例 (5.26%),而放线菌感染极少见。
放线菌是原核细胞型生物,为厌氧或微需氧菌,多引起内源性感染,但多数情况下不致病。放线菌多存在于人口腔等与外界相通的腔道,属于正常菌群。当机体免疫力减弱、口腔卫生不良等情况下,可引起内源性感染,导致软组织的化脓性炎症,若无继发感染可形成慢性肉芽肿,并伴有多发性瘘管形成,脓液中可查到硫磺样颗粒。放线菌的面部感染占绝大多数,多数有口腔炎、拔牙后出现面颈部肿胀,新结节不断产生、多发性脓肿和瘘管形成。病原菌可累及胸部或吸入性肺部感染,在肺部形成病灶。
影像学表现为单侧或双侧肺散在不规则片状肺部炎性浸润、结节状的不规则致密影,症状和体征酷似肺结核,故本病需与肺结核、肺炎、肺癌、支气管扩张等疾病相鉴别闭。放线菌的诊断最主要和简单的方法是在脓液、痰液和组织切片中找到硫磺样颗粒,将硫磺样颗粒制成压片后,革兰染色,在显微镜下观察是否有放线菌状排列的菌丝,形似“菊花状”;也可将取材接种于不含抗生素的沙保培养基及血平板上,于 37℃、体积分数为 5%CO2 培养箱中培养,由于放线菌生长缓慢,故需培养 1~2 周以上。
放线菌的治疗强调早期、合理用药,足够疗程。治疗上应个体化,具体治疗方案制订取决于病变初期情况、感染部位以及治疗的临床和影像学反应。保守治疗首选大剂量青霉素,但是当出现混合感染或对青霉素过敏或耐药时可选用磺胺类药物或选用红霉素、多西环素、头孢曲松、亚胺培南等抗生素,疗程一般需要 6 个月至 1 年。该患者使用青霉素 1280 万 U/d 抗感染治疗 3 周后复查肺 CT 提示,病灶较前明显缩小,说明青霉素治疗有效。
但放线菌感染形成的坏死物常把细菌包裹里面,有时候青霉素不能穿透坏死包裹,使用青霉素同时服用碘化钾有助于药物渗入至坏死物,增加药物疗效。目前可诱导加重 SLE 病情的药物有普鲁卡因酰胺、肼苯哒嗪等,而青霉素被列在可疑药物之列。国内也有报道青霉素可诱导 SLE 病情复发或加重,故在使用青霉素治疗期间应密切关注 SLE 病情活动情况。SLE 并发放线菌的感染概率较小,早期极易误诊为结核及真菌感染,耽误治疗,危及生命,作为医生应加强警惕。
新生儿红斑狼疮一例 上一篇 |下一篇 规范糖皮质激素在系统性红斑狼疮中...
- 装修住房可诱发红斑狼疮2011-05-10
- 系统性红斑狼疮之病例分析2011-10-11
- 红斑狼疮的诊断标准2011-05-10
- 为什么称红斑狼疮2011-05-10
- 捕捉系统性红斑狼疮复发的蛛丝马迹2011-05-10
- 血小板减少与系统性红斑狼疮的鉴别 2012-01-16
- 盘状红斑狼疮的临床特点2011-05-10
- 九成红斑狼疮患者有关节肿痛2011-05-19
- 面部单纯疱疹与红斑狼疮的区别2011-05-10
- 血沉增高是否是红斑狼疮诊断标志2011-05-10
-
医生姓名:刘伏友
所在科室:肾内科
工作医院:中南大学湘雅二医院
专业职称:主任医师
擅长疾病: 腹膜透析、各类肾病、慢性肾功能衰竭、尿毒症、血液...













 湘公网安备 43010502000198号
湘公网安备 43010502000198号